ДИАБЕТИЧЕСКАЯ РЕТИНОПАТИЯ: Что я должен знать.
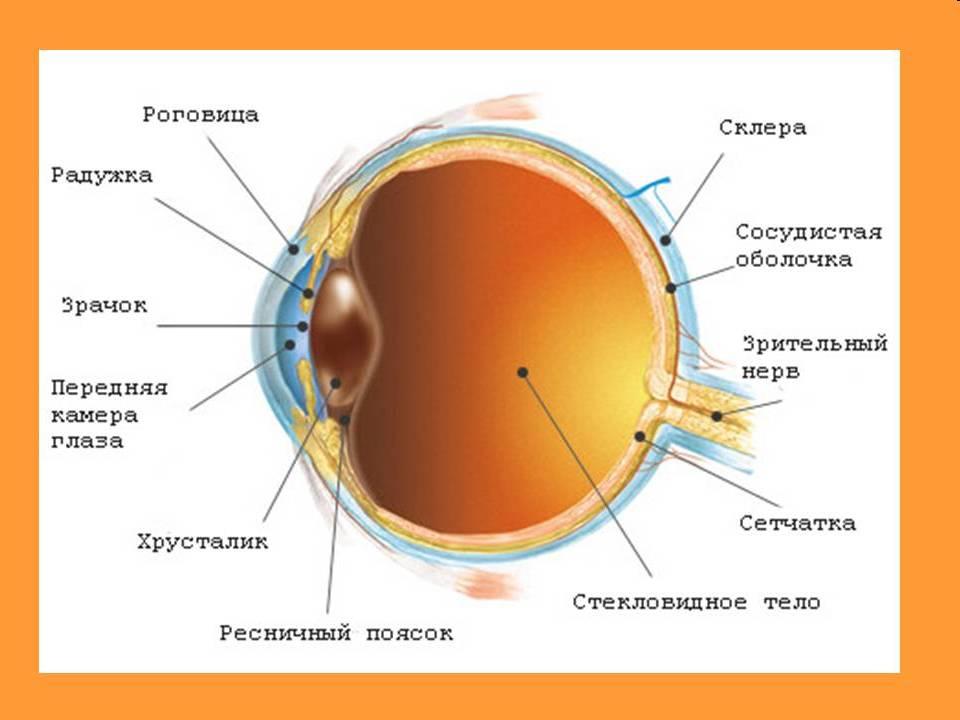
Что такое диабетическая ретинопатия?
Какие стадии диабетической ретинопатии выделяют?
- Непролиферативная диабетическая ретинопатия. При этой стадии обычно выявляют только расширения мелких сосудов – микроаневризмы.
- Препролиферативная диабетическая ретинопатия. В этой стадии появляются многочисленные участки нарушения кровотока в мелких сосудах сетчатки с мелкими кровоизлияниями. Эти участки сетчатки посылают сигналы для роста новых кровеносных сосудов.
- Пролиферативная диабетическая ретинопатия. В этой выраженной стадии начинают расти новые ломкие неполноценные кровеносные сосуды. Они растут между сетчаткой и стекловидным телом – особым гелем, заполняющим глаз изнутри. Как правило, самостоятельно эти сосуды не являются причиной снижения зрения. Они имеют тонкие ломкие стенки, их разрыв и серьезные кровоизлияния (гемофтальм) приводят к серьезной потере зрения и даже слепоте.
У кого есть риск развития диабетической ретинопатии?
Диабетическая ретинопатия может появляться у беременных женщин с сахарным диабетом. Для сохранения зрения каждая беременная пациентка с диабетом должна пройти офтальмологический осмотр с широким зрачком как можно раньше. Ваш доктор может рекомендовать дополнительный осмотр во время беременности.
Как диабетическая ретинопатия приводит к снижению зрения?


- Ломкие неполноценные кровеносные сосуды могут вызывать кровоизлияние в полость глаза и затуманивание зрения. Это наиболее выраженная стадия пролиферативная ретинопатия.
- Жидкость через ослабленные сосуды может просачиваться в макулу – центральную часть сетчатки, обеспечивающую нам наиболее высокое зрение. В результате макула отекает и зрение снижается. Это состояние называют «макулярный отек». Он может произойти при любой стадии диабетической ретинопатии, хотя чаще связан с прогрессированием заболевания. Примерно у половины пациентов с пролиферативной диабетической ретинопатией также имеется макулярный отек.
Есть ли какие ранние признаки диабетической ретинопатии?

Что происходит при кровоизлиянии в полость глаза?
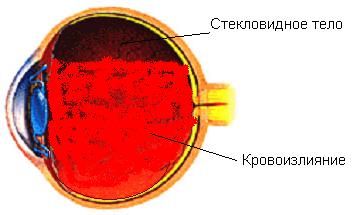
Иногда пятна проходят самостоятельно без лечения и зрение улучшается. Однако, кровоизлияния могут повторятся, приводя к значительному затуманиванию зрения. Вам необходимо обследоваться у вашего офтальмолога сразу после первого кровоизлияния.
Без лечения пролиферативная ретинопатия может приводить к значительной потере зрения и даже слепоте. Итак, чем раньше Вы начнете лечение, тем более эффективным оно будет.
Как выявить макулярный отек и диабетическую ретинопатию?
Проверка остроты зрения. Исследование остроты зрения по таблице позволяет оценить на сколько хорошо Вы видите с различного расстояния.
Исследование с расширением зрачка. Вам закапывают капли расширяющие зрачок. Ваш врач офтальмолог, используя специальные усиливающие линзы, исследуя сетчатку и зрительный нерв, выявляет заболевания и другие проблемы. После исследования Ваше зрение вблизи остается размытым в течение нескольких часов.
Тонометрия. Инструментальное измерение давления внутри глаза. Перед этим исследованием могут закапываться обезбаливающие капли.
Ваш врач – офтальмолог, исследуя Вашу сетчатку может выявить следующие диабетические изменения:
- Пропотевание сосудов сетчатки.
- Отек сетчатки (макулярный отек).
- Отложения липидов на сетчатке («твердые экссудаты»).
- Поврежденная нервная ткань.
- Любые изменения кровеносных сосудов.
Как лечится макулярный отек?
Для предотвращения пропотевания жидкости может потребоваться повторная фокальная лазерная коагуляция. Если у Вас имеется макулярный отек в обоих глазах, требующий лазерного лечения первоначально лечат один глаз, а через несколько месяцев другой.
Лазерное лечение позволяет стабилизировать зрение. В соответствии с исследованиями фокальная лазерная коагуляция снижает риск потери зрения на 50 процентов. У небольшого количества пациентов зрение может даже улучшится. Обратитесь к вашему офтальмологу при снижении зрения.
Как лечится диабетическая ретинопатия?
Основным методом лечения пролиферативной диабетической ретинопатии является панретинальная лазерная коагуляция. Она помогает уменьшить рост новых кровеносных сосудов. Ваш доктор наносит от 1 000 до 2 000 лазерных ожогов в стороне от макулярной области. Из-за большого количества ожогов обычно требуется не менее 2 сессий лазерного лечения. Несмотря на то, что вы можете отметить некоторое ухудшение бокового зрения панретинальная лазерная коагуляция сетчатки помогает сохранить оставшееся у Вас зрение. Также лазерная коагуляция может вызывать небольшое ухудшение цветового и сумеречного зрения.
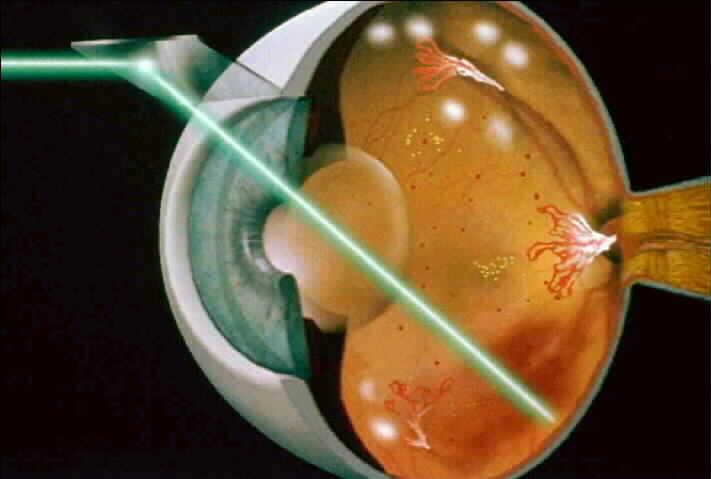
При значительных кровоизлияниях может потребоваться хирургическое лечение, называемое витрэктомией, во время которого стекловидное тело пропитанное кровью удаляется из полости глаза.
Что происходит во время лазерного лечения?

Вы не сможете управлять автомобилем сразу после операции, так как Ваши зрачки останутся расширенными еще несколько часов. Вы должны принести с собой солнцезащитные очки.
В течение дня может оставаться расплывчатость изображения. При возникновении боли ваш доктор назначит Вам лечение.
Что такое витрэктомия?
Витрэктомия выполняется под общей или местной анестезией. Ваш врач выполняет несколько небольших проколов. Далее при помощи небольших инструментов удаляется стекловидное тело пропитанное кровью и замещается на специальный солевой раствор.
Насколько панретинальная лазерная коагуляция и витрэктомия эффективны для лечения диабетической ретинопатии?
Если у Вас выявлена пролиферативная диабетическая ретинопатия Вы должны помнить о постоянном риске повторных кровоизлияний. Вам также может потребоваться дополнительное лечение у офтальмолога.
Что мне делать, чтобы сохранить мое зрение?

Многочисленные исследования подтверждают, что регулярный контроль и нормализация сахара крови снижают вероятность развития диабетической ретинопатии и скорость ее прогрессирования. Пациенты с сахарным диабетом, поддерживающие сахар крови близкий к нормальному уровню значительно реже страдают заболеваниями почек и полинейропатией. Лучший контроль сахара крови также снижает потребность в лазерной коагуляции.
О чем я должен спросить своего офтальмолога?
О моем заболевании…
- Какой у меня диагноз?
- Что привело к моему заболеванию?
- Какое лечение возможно при моем заболевании?
- Как мое заболевание может повлиять на мое зрение сейчас и в будущем?
- На какие симптомы я должен обращать внимание и что делать, если они появились?
- Как я должен поменять мой образ жизни?
О моем лечении…
- Какое лечение возможно при моем заболевании?
- Когда лечение необходимо начать и как долго оно продлиться?
- Каковы ожидаемые результаты этого лечения?
- Каковы возможные побочные эффекты и риск их возникновения?
- Какую пищу, лекарства и деятельность мне необходимо избегать во время лечения?
- Имеются ли другие методы лечения?
О результатах моего обследования…
- Какие обследования мне необходимо провести?
- Что мы можем выявить в результате этих обследований?
- Когда я узнаю результаты?
- Необходима ли специальная подготовка к этим обследованиям?
- Есть ли у этих обследований осложнения или побочные эффекты?
- Потребуются ли в будущем дополнительные обследования?
Другие предложения
- Если Вам непонятны ответы вашего офтальмолога спросите его повторно.
- Во время разговора делайте записи или попросите ваших родственников делать записи.
- Спросите у вашего офтальмолога печатные материалы о вашем заболевании.
- Спросите у вашего офтальмолога, где Вы можете получить больше информации о вашем заболевании.
Сегодня пациент играет ключевую роль в лечении. Будте активны и забодтесь о своем здоровье.
